Реактивный артрит у детей — распространенное заболевание суставов, возникающее из-за ранее перенесенной инфекции. Появляется через 2-3 недели после воспалительного процесса в мочеполовой системе или ЖКТ. Требует длительного консервативного лечения.
Описание болезни
Реактивный артрит — острое воспалительное поражение суставов, которое возникает на фоне инфекции, перенесенной ранее (чаще всего хламидиозной). Чаще встречается у мальчиков. Код по мкб 10 — М02.
Патология может приобретать хронический характер течения и в дальнейшем протекает с длительными ремиссиями и короткими обострениями. Болезнь будет развиваться до тех пор, пока в организме ребенка будет находиться инфекция. Со временем реактивный артрит может спровоцировать деформацию суставов, изменения кожных покровов, необратимое снижение зрения. По этой причине важно как можно раньше приступить к лечению.
Важно понимать, в чем отличие реактивного артрита от ревматоидного типа заболевания. При реактивном артрите в сыворотке крови не выявляются аутоиммунные антитела (как это бывает при ревматоидных заболеваниях). Поэтому анализ крови у больных реактивном артритом ревматоидный фактор не подтверждает. Однако он дает возможность уточнить тип инфекции, который вызвал заболевание.
Причины
Возникновение патологии у детей связано с наличием у пациента гена HLA B27, что обусловлено генетически. Непосредственные причины болезни при такой предрасположенности:
- Поражение дыхательных путей особым видом хламидий Clamidia pneumoniae или же
 микоплазмой.
микоплазмой. - Инфекционные болезни мочеполовой системы, в числе которых патологии, вызванные уреоплазмой.
- Кишечные инфекции, включая болезни, вызванные сальмонеллами или шигеллами.
Появление артрита у ребенка чаще провоцируют хламидии. Они могут попасть в организм при прохождении родовых путей, воздушно-капельным либо контактно-бытовым путем. У подростков возможно заражение через половой контакт.
Симптомы
Обычно симптомы заболевания проявляются через 14 суток после перенесенной инфекции. К их числу относят:
- Уретрит. У мальчиков может наблюдаться воспаление крайней плоти. У девочек — цистит, вульвовагинит. Эти симптомы обычно выражены незначительно.
- Конъюнктивит, сопровождаемый покраснением слизистой глаз, повышенным слезоотделением, светобоязнью. Болезнь быстро проходит, но может давать рецидивы. В каждом третьем случаев у детей развивается иридоциклит, который может привести к полной, необратимой потере зрения.
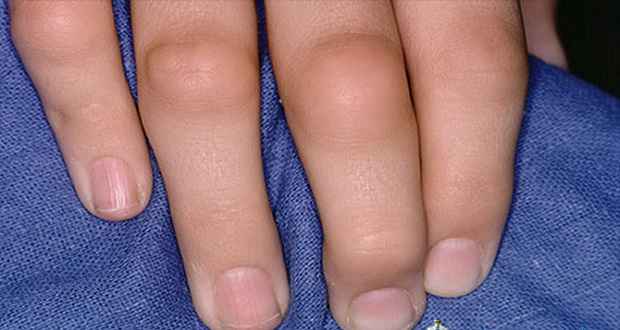
- Артрит. У мальчиков и девочек наблюдается поражение коленного, тазобедренного сустава, а также суставов пальцев стоп. Иногда наблюдается покраснение кожи над пораженными суставными соединениями. Проявления артрита могут возникать через несколько месяцев после появления симптомов уретрита и конъюнктивита.
Комаровский и другие специалисты выделяют такие дополнительные симптомы реактивного артрита: образование псориатических бляшек над пораженными суставами, повышение локальной температуры тела, стоматит. Редко диагностируются поражения внутренних органов, включая сердце, печень селезенку. При длительном течении заболевания (более 6-ти месяцев) может наблюдаться поражение позвоночника, у детей с реактивным артритом развивается спондилоартрит.
У подростков огромное значение имеет дифференциальная диагностика. Клинические симптомы патологии схожи со многими другими патологиями — ревматическими полимиалгиями и проч.
Диагностика
При подозрении на реактивный артрит у детей нужно обратиться к ревматологу. Диагностика в этом случае предусматривает:
- Опрос, осмотр пациента. Позволяет определить, когда человек перенес инфекцию, что это за инфекция, как давно у него появились симптомы артрита, обращались ли родители ребенком ранее в поликлинику по поводу конъюнктивита, уретрита.
- Анализ крови. Он показывает повышенное количество лейкоцитов, СОЭ.
- Анализ синовиальной жидкости. Подтверждает повышенное количество лейкоцитов.
- Анализ мочи. Также демонстрирует повышенное количество лейкоцитов.
- Ревмопробы. Исследуется кровь, взятая методом венепункции. В биохимическом анализе ревматоидный фактор не подтверждается.
- Мазки с конъюнктивы глаз, мочеиспускательного, цервикального каналов. Позволяют определить тип возбудителя, который спровоцировал развитие реактивного артрита.
- Рентген. Демонстрирует воспаление надкостницы в местах крепления сухожилий, образование кист в эпифизах, а также околосуставной остеопороз.
- Артроскопия. Применяется, если анализ крови не выявил причину заболевания. Позволяет получить образцы ткани из сустава для дальнейшего определения возбудителя заболевания.
- МРТ, УЗИ сустава. Дает возможность установить наличие выпота в суставной полости.
На основании этих исследований ревматолог может поставить точный диагноз и дать необходимые клинические рекомендации.
Лечение
Детям назначают консервативное лечение артрита. Оно предусматривает:
- Прием антибиотиков для борьбы с инфекцией. Детям до 7-ми лет назначают преимущественно макролиды, включая Азитромицин, Кларитромицин. Пациентам от 10-ти лет предписывают также фторхинолоны, аминогликозиды.
- Прием иммуномодуляторов. Назначаются пациентам с рецидивирующей формой патологии.
- Применением нестероидных противовоспалительных препаратов для снятия болевого синдрома. В качестве таковых могут использоваться Диклофенак, а также Ибупрофен.
Если при поражении тазобедренного или коленного сустава прием нестероидных препаратов не дает нужного эффекта, можно использовать внутрисуставные инъекции глюкокортикостероидов. Гормональные препараты также можно назначать при осложненных формах заболевания. Пациентам с низким иммунитетом может быть назначена пульс-терапия, которая предусматривает прием глюкокортикостероидов, а также иммуномодуляторов.
Для восстановления подвижности суставов пациенту назначают ЛФК. После стабилизации состояния больного ему назначают физиотерапевтические процедуры, включая электрофорез, магнитотерапию, ультрафиолетовое облучение. В домашних условиях для детей после 13 лет можно использовать Алмаг. Определить сколько длится лечение, может только врач. Курс зависит от состояния ребенка, типа возбудителя, а также своевременного обращения за помощью. Сроки терапии сильно варьируются, в разных случаях лечение длится от 6 месяцев до 2 лет.
Прогноз заболевания положителен. В большинстве случаев болезнь лечится успешно при выполнении всех клинических рекомендаций. Однако если больной поздно начал терапию или прошел ее не полностью, болезнь может иметь тяжелые последствия, включая хронизацию воспалительного процесса, развитие ревматоидных патологий на фоне реактивного артрита.
Родители должны серьезно относится к инфекционным заболеваниям у детей. Самолечение неуместно, также не стоит торопиться после болезни отдавать ребенка в садик или школу — важно как следует долечить любое заболевание. Правильная реабилитация гарантирует отсутствие осложнений.